「第8章:ゲノム医療の体制」では、ゲノム医療の体制、実際、現状でできることと、できないことを明確に解説します。
Q41.ゲノム中核病院とは なんですか?
A.日本のがんゲノム医療を牽引する高度な機能を有する医療機関です。
解説
がんゲノム医療中核拠点病院はどのような病院か
ゲノム中核病院(がんゲノム医療中核拠点病院)は厚生労働大臣によって指定されています。指定の条件として、がん患者の遺伝子パネル検査を、自分たちの施設内でできる必要があります。
さらに、その検査結果に基づいて患者を治療したり、医療の発展につながる研究をしたり、がんゲノム関連の人材を育成したりすることができる必要があります。
また、ゲノム検査をしっかりとできる、結果を患者さんに伝えて必要に応じてカウンセリングができる、日本のゲノムの情報を統合する研究に協力できることも必要です。
がんゲノム医療に必要な人材を十分に確保できていることも条件となります。
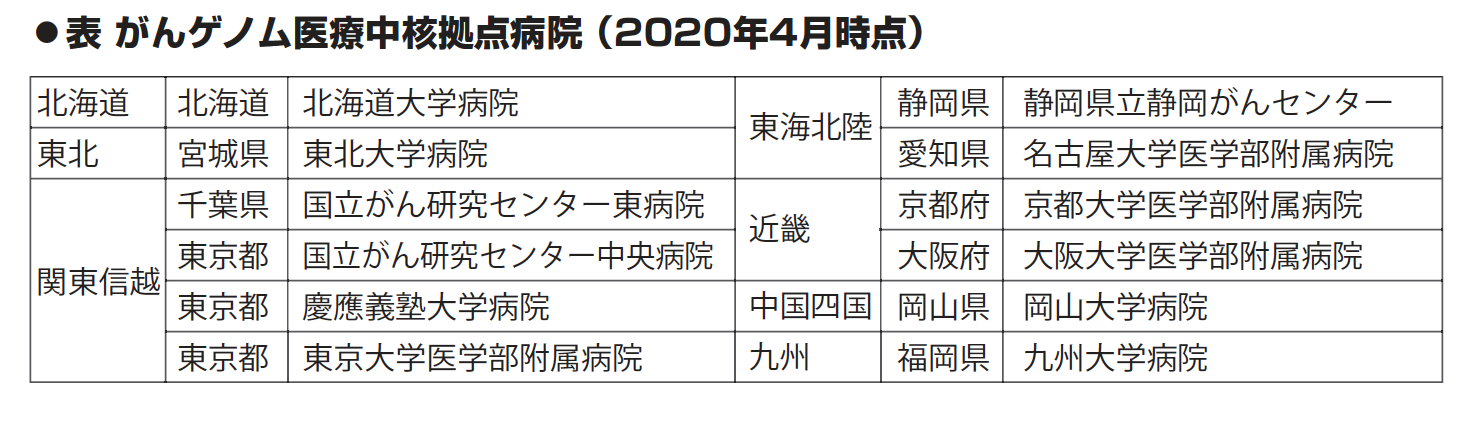
がんゲノム医療中核拠点病院に指定されている病院
2020年4月時点で、全国12カ所の病院(北海道大学病院、東北大学病院、国立がん研センター東病院、国立がん研究センター中央病院、慶應義塾大学病院、東京大学医学部附属病院、静岡県立静岡がんセンター、名古屋大学医学部附属病院、京都大学医学部附属病院、大阪大学医学部附属病院、岡山大学病院、九州大学病院)が、がんゲノム医療中核拠点病院に指定されています(表)。
また、がんゲノム医療拠点病院(全国33カ所)、さらに全国161カ所のがんゲノム医療連携病院と協力体制を敷いています。ゲノム医療を必要とするがん患者が、全国どこにいても、がんゲノム医療を受けられるよう、段階的にすべての都道府県でがんゲノム医療の提供が可能となることを目指しています。
(後藤 悌)
動画での解説
Q42.がん遺伝子パネル検査はどのような 場合に受けるのがよいでしょうか?
A.標準治療がない、または終了(見込み)の固形がん患者さんで、化学療法
を受けることができる程度に体調のよい患者さんが候補となります。
解説
がん遺伝子パネル検査を受けられる条件
がん遺伝子検査には、薬剤に対応した遺伝子の異常を調べる「コンパニオン診断法」と、網羅的に遺伝子の異常を調べてから対応する薬剤について検討する「がん遺伝子パネル検査」の2つがあります。
がん遺伝子パネル検査を受けることのできる患者さんの条件は、「標準治療がない、または終了(見込み)の固形がん患者さんで、化学療法を受けることができる程度に体調のよい患者さん」と決まっています。
がん遺伝子パネル検査の結果、治療の標的となる遺伝子変異がみつかる患者さんは約60%いるのですが、実際には、治療薬で治療を受けた患者さんは10~20%しかいませんでした。
これは、治療薬が有効かどうか、安全かどうかがわかっていないために保険適用となっていなかったり、まだ研究段階であったりするからです。
がん遺伝子パネル検査のあと、どのような治療を受けられるか
がん遺伝子パネル検査のあとに受けられる治療は、治験(保険診療として認められる前に有効性を調べるための研究としての治療)や患者申出診療(患者の希望に応じて治療薬を調達すれば、検査などを保険診療と併用して実施できる治療)などがあります。
いずれも、検査結果を受けて専門家によって治療が推奨されている必要があります。患者さんはこのような試験的な治療の前に、現在の最良の治療(標準治療)をする必要があります。
標準治療は、それぞれの病気によって異なるので、ガイドライン(当該がん種の学会などが出している治療の手引き書)を参考にしたり、担当医に相談したりする必要があります。
がん遺伝子パネル検査は標準治療の終了が見込まれる患者さんも対象ですが、標準治療を始めたばかりのときなどは対象とならないので注意する必要があります。
(後藤 悌)
動画での解説
Q43.がん遺伝子パネル検査は どこに行けば受けられますか?
A.がんゲノム医療中核拠点病院、がんゲノム医療拠点病院またはがん
ゲノム医療連携病院で受けることができます。
解説
がんはどのように遺伝するのか
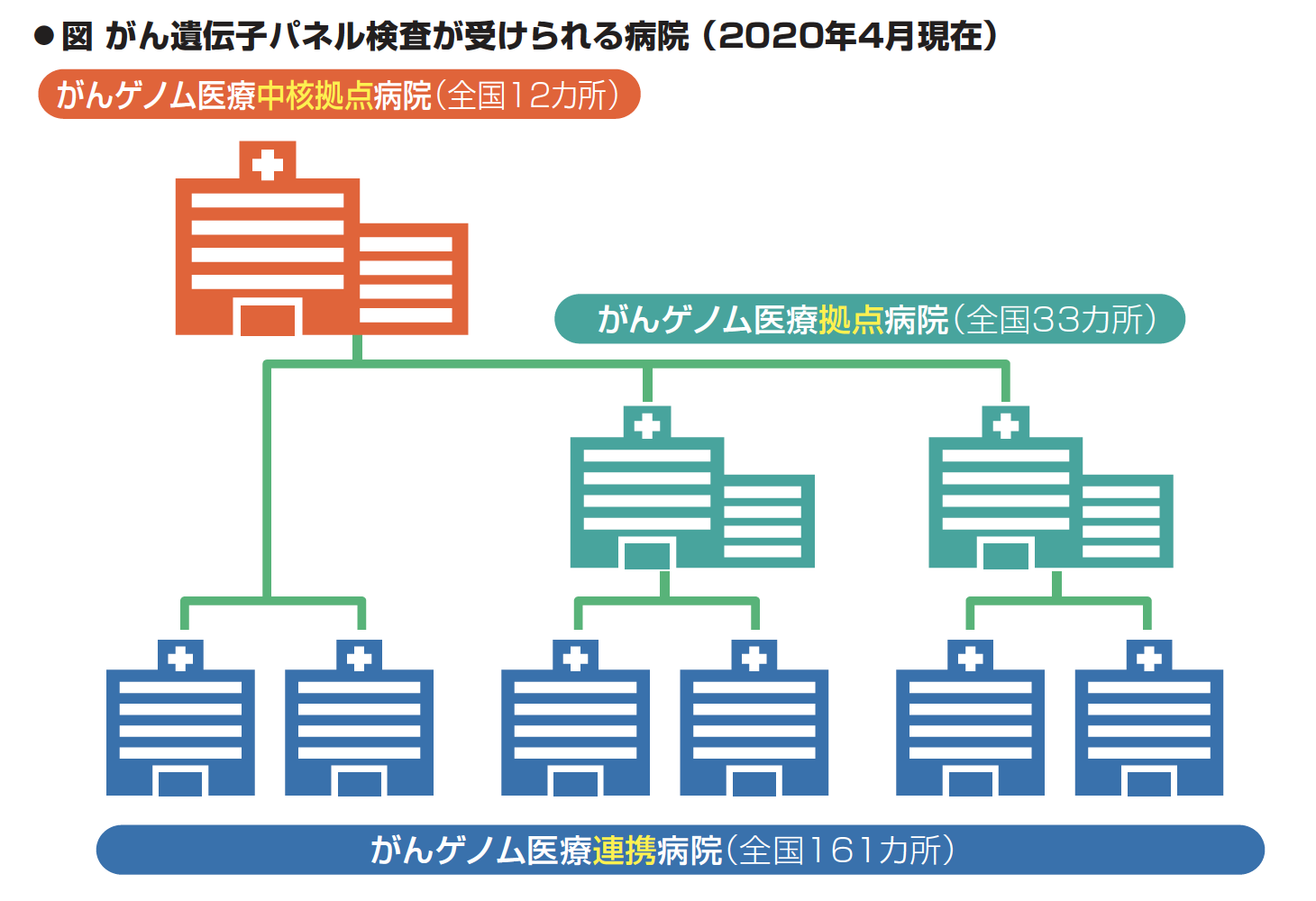
がん遺伝子パネル検査は、2020年4月時点では、がんゲノム医療中核拠点病院(全国12
カ所)(Q41参照)、がんゲノム医療拠点病院(全国33カ所)とがんゲノム医療連携病院(全
国161カ所)で受けることができます(図)。がんゲノム医療中核拠点病院とがんゲノム医
療連携病院、がんゲノム医療拠点病院とがんゲノム医療連携病院は、連携体制をとってお
り、検査結果の資料の作成と研究の実施はがんゲノム医療中核拠点病院・がんゲノム医療
拠点病院が担いますが、検査結果や患者さんへの説明はがんゲノム医療連携病院でも同じ
ように行われます。
(後藤 悌)
厚生労働省ホームページ:がんゲノム医療中核拠点病院等の一覧表 (令和2年4月1日現在)より
https://www.mhlw.go.jp/content/000597778.pdf
動画での解説
Q44.がん遺伝子パネル検査で遺伝子異常がみつかった場合、それに対応した治療を受けることができますか?
A.はい、できます。しかし現状では、治療候補がみつかっても、それに対応した治療を受けられるのは、がん遺伝子パネル検査を受けた方の約13%程度です。
解説
がん遺伝子パネル検査と検査後治療を受けられるまで
固形がんの「ゲノムプロファイル」を調べることを目的としたがん遺伝子パネル検査で、保険収載されているものには、「OncoGuideTM NCCオンコパネルシステム」と、「FoundationOne® CDx がんゲノムプロファイル」の2種類があります。がん遺伝子パネル検査の結果、理論上、遺伝子異常に対応した治療薬の候補が想定される場合、「actionable drugがある」といいます。NCCオンコパネルシステムの臨床試験の結果、検査を受けた方の約60%で、理論上、遺伝子異常に対応した治療候補(actionable drug)がみつかりました。
治療候補がみつかっても、薬剤開発されていない場合もあります。たとえ薬剤開発が行われていても、未承認薬の臨床試験(=治験)段階のものがほとんどで、また海外では行っていても日本では行っていない治験薬もあります。また、治験に参加するには、がんの種類、体力、治療歴、主要な臓器の機能が正常範囲内であることなど、さまざまな適格条件を満たさなければなりません。このような理由から、現状では、たとえ治療候補がみつかっても、それに対応した治療を受けることができるのは、がん遺伝子パネル検査を受けた方の約13%程度にすぎません。
がん遺伝子パネル検査を受けると国内の治験の情報を得られる
NCCオンコパネルシステムの臨床試験の結果では、治療候補がみつかり治療を受けることができたのは、(1)治験に参加した方、(2)すでにほかのがんで承認された薬剤を「適応外」として治療を受けた方、(3)承認薬の治療を受けた方の3通りでした。しかし現在、がん遺伝子パネル検査を受けた患者さんの主治医に、国立がん研究センターに設置された「がんゲノム情報管理センター(C-CAT)」から、国内の治験などの情報をタイムリーに伝える仕組みを整えつつあります。
(田村研治)
動画での解説
Q45.自分のがん遺伝子異常に適合する薬剤の候補が示されました。通常の治療と比べてどのくらいの治療効果が期待できますか?
A.がん遺伝子パネル検査を受けて、がん遺伝子異常に適合する薬剤の候補が得られたとしても、承認されている標準的治療を大きく上回る効果は期待できません。
解説
がん遺伝子パネル検査を行うことのできる患者さん
がんの種類にもよりますが、標準的治療としての抗がん薬を何種類か受けた後、再度増悪した場合には、次に行われるいかなる治療の奏効割合(がんが縮小する割合)も、5~10%程度しか期待されません。そのような場合、体力があり、主要な臓器の機能が正常範囲にあり、抗がん薬による治療を十分に可能な状態の方が、がん遺伝子パネル検査の適応になります。
がん遺伝子パネル検査後の治療効果
NCCオンコパネルシステムの臨床試験の結果では、Q44に記載のように、がん遺伝子パネル検査を受けた方の約13%が、自分のがん遺伝子異常に適合する薬剤の治療を受けることができます。さらに治療を受けた方の30~50% (がん遺伝子パネル検査を受けた方から計算すると約4~6%程度)が、がんに対する効果を得ることができます。したがって、ガイドラインなどで「有効」とされる標準的治療が残っている患者さんでは、その治療法を受けるほうがよいといえるでしょう。がん遺伝子パネル検査を受けるメリットがあるかどうかについては、十分に主治医と相談しましょう。
一方、標準的治療を失った患者さんでは、がん遺伝子パネル検査の示す治験薬や、適応外使用による治療を受けることにより、通常の治療(標準的とはいえない承認薬、代替治療、緩和治療)と比べて、効果が期待される場合があります。
(田村研治)
動画での解説
