「第10章:ゲノム医療と倫理」では、ゲノム医療の社会的、倫理的問題ついて解説します。
Q51.がん遺伝子パネル検査を受けるにはいくらかかりますか?保険は使えますか?
A.がん遺伝子パネル検査にかかる価格は56万円です。公的医療保険が適用となった場合、患者さんの自己負担は1~3割となります。
解説
現在使えるがん遺伝子パネル検査と費用
2020年4月現在、公的医療保険が使えるがん遺伝子パネル検査は、『OncoGuideTM NCCオンコパネルシステム』と、『FoundationOne® CDx がんゲノムプロファイル』の2製品です。検査にかかる価格はともに56万円です。公的医療保険が適用となった場合、患者さんの自己負担は1~3割となり、収入に応じた自己負担分以外は、払い戻される高額療養費制度などを利用することができます。保険適用外で受けられるがん遺伝子パネル検査を実施している医療機関もあります。
公的医療保険が適用される条件
公的医療保険でのがん遺伝子パネル検査は、①標準治療がない固形がん患者または局所進行もしくは転移が認められ標準治療が終了となった固形がん患者(終了が見込まれる者を含む)であり、②関連学会の化学療法に関するガイドラインなどに基づき、全身状態および臓器機能などから、本検査施行後に化学療法の適応になる可能性が高いと主治医が判断した患者が、③がんゲノム医療中核拠点病院、がんゲノム医療拠点病院、がんゲノム医療連携病院およびそれに準ずる医療機関として指定をうけている医療機関で、④『OncoGuideTM NCCオンコパネルシステム』もしくは『FoundationOne® CDx がんゲノムプロファイル』のいずれかを受ける場合、患者1人につき1回に限り保険が適用される、などの条件があります(2020年4月現在)。保険適用外(先進医療など)で、がんパネル検査を実施している場合もありますので、費用などの詳細については医療機関へ確認してください。
(荒川玲子・加藤規弘)
動画での解説
Q52.がんの遺伝に関する情報がほかに漏れることがありますか?
A.ほかに漏れないように、法律やガイドラインによる規制、および情報通信技術でのセキュリティ対策などがなされています。
解説
がんの遺伝情報は漏れない配慮がされている
がんの遺伝に関する情報は、生涯変化せず(=不変性)、将来のがん発症を予測しうる(=予測性)情報であるため、ほかに漏れないよう、法律やガイドラインによる規制、および情報通信技術でのセキュリティ対策の双方において特別な配慮がなされています。
医療関係者には守秘義務がある
医師を含め、多くの医療従事者は業務上知りえた秘密を守る守秘義務が法律によって定められ、違反した場合には厳しく罰せられます。遺伝学的検査・診断にかかわる情報の取り扱いについては、日本医学会が作成した「医療における遺伝学的検査・診断に関するガイドライン」、および遺伝医学関連の10学会が作成した「遺伝学的検査に関するガイドライン」に記されています。前者には、「遺伝学的検査で得られた個人の遺伝情報は、すべての医療情報と同様に、守秘義務の対象であり、被験者の了解なく血縁者を含む第三者に開示すべきではない」とされています。さらに2017年に施行された改正個人情報保護法では、疾患と関連する患者さんのゲノム情報は「要配慮個人情報」であり、あらかじめ本人の同意を得ずに取得することは原則禁止され、本人の同意を得ずに第三者に提供されることがないよう定められています。
これらの法律やガイドラインに基づき、がんの遺伝に関する情報がほかに漏れることのないよう、担当医師、遺伝カウンセリング担当者および医療機関の責任者は、厳格に保護、管理を行っています。電子カルテシステムにおいても、特に遺伝に関する情報は通常の電子カルテと分けて、一部の医療者(遺伝医療の担当者など)のみにアクセスを制限することによる情報の階層別管理など、医療機関ごとにセキュリティ対策が行われています。
(荒川玲子・高島響子・加藤規弘)
動画での解説
Q53.がんの遺伝に関する情報は自分以外の家族に伝える必要がありますか?
A.がんの遺伝情報もさまざまで、家族に伝えるメリット、デメリットが異なりますので検討が必要です。
解説
がんの遺伝情報を知らせる意味
遺伝性腫瘍であることがわかった場合、血縁者も同じ原因遺伝子変異をもっている可能性があります。一部の遺伝性腫瘍においては、その情報を血縁者と共有することで、血縁者の健康管理(がんの早期発見、早期治療、予防的介入)において有用性が高いと考えられていますが、ご自身の情報が血縁者の健康管理に役立つかどうかは、原因となっている遺伝子により異なります。また遺伝に関する情報を「知る権利」と「知らないでいる権利」は、検査を受けた人だけでなく、血縁者にもあることに配慮する必要があります。
がんの遺伝情報の開示は慎重に行う必要がある
日本医学会が作成したガイドラインでは、「被検者の診断結果が血縁者の健康管理に役立ち、その情報なしには有効な予防や治療に結びつけることができないと考えられる場合には、血縁者等に開示することも考慮される。その際、被検者本人の同意を得たのちに血縁者等に開示することが原則である。例外的に、被検者の同意が得られない状況下であっても血縁者の不利益を防止する観点から血縁者等への結果開示を考慮する場合がありうる。この場合の血縁者等への開示については、担当する医師の単独の判断ではなく、当該医療機関の倫理委員会に諮るなどの対応が必要である」と記載されています。
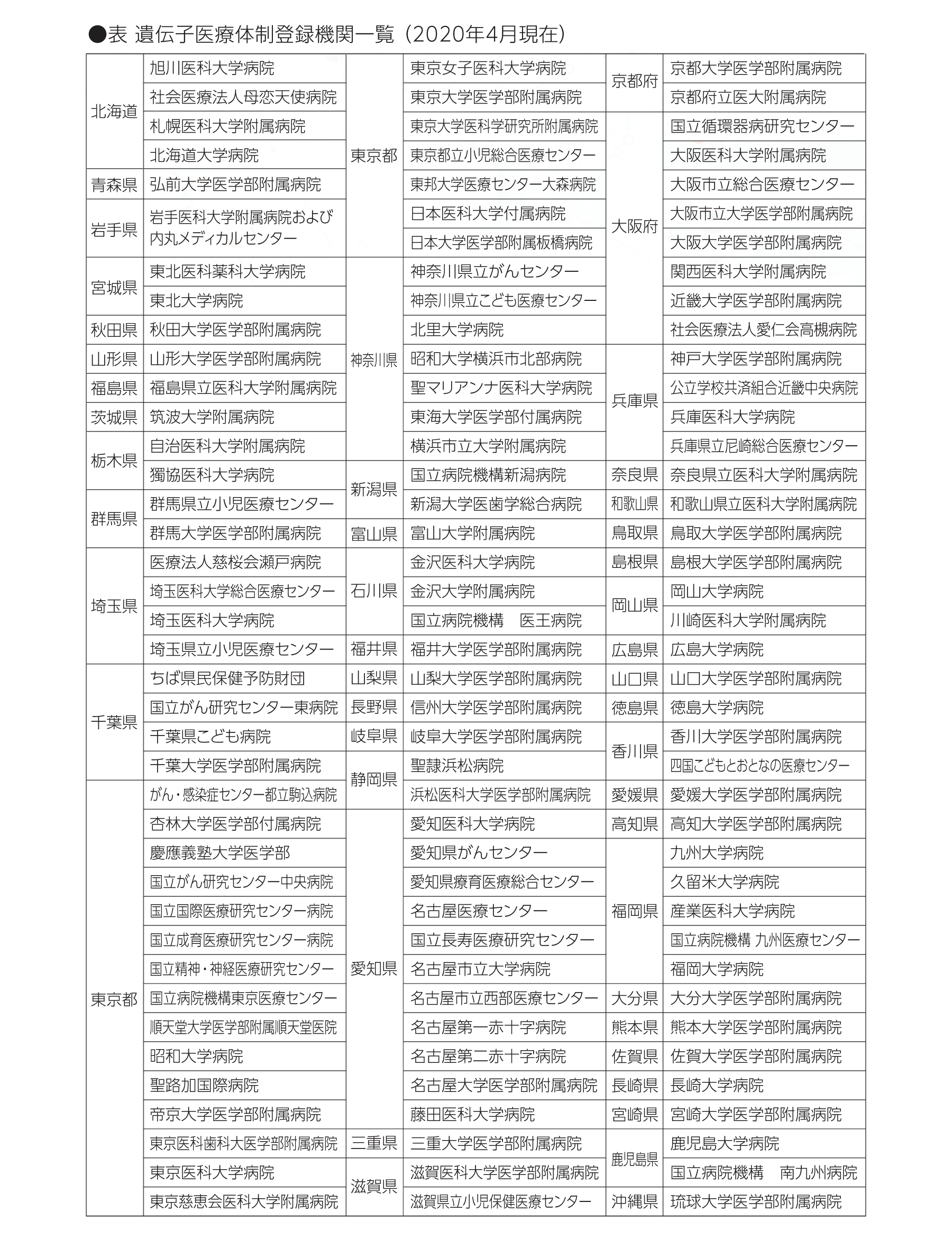
家族との情報共有においては、ご本人の意思だけでなく、血縁者に対する臨床的有用性の有無、血縁者の意思、家族関係、血縁者の年齢や性別など、考慮すべき事項が多岐にわたるため、遺伝カウンセリングなどでの個別の検討が望まれます。遺伝カウンセリングを行っている施設は、全国遺伝子医療部門連絡会議のホームページにある「登録機関遺伝子医療体制検索・提供システム*」から調べることができます。2020年4月現在の施設は表のとおりです。
*http://www.idenshiiryoubumon.org/search/
(荒川玲子・高島響子・加藤規弘)
動画での解説
Q54.がんゲノム医療に関係するガイドラインや指針はありますか?
A.がんに関連する3つの学会が合同で作成した、遺伝子パネル検査のがん診療ガイダンスがあります。
解説
遺伝子パネル検査に基づくがん診療ガイダンス
遺伝子パネル検査を、がん診療でどのように活用するべきかを示した「次世代シークエンサー等を用いた遺伝子パネル検査に基づくがん診療ガイダンス」が出されています。
がんに関連する3つの学会(日本臨床腫瘍学会、日本癌学会、日本癌治療学会)が合同で作成したもので、2017年10月に第1.0版が発出されました。第1.0版では、遺伝子パネル検査に関する基本的な考え方や、検査を受けるのに適した患者さん、適切な検査のタイミングなどが記載されていましたが、2019年6月に遺伝子パネル検査が保険適用となったことを踏まえて2020年3月に第2.0版に大きく改訂されています。
第2.0版では、第1.0版の内容に加えて各遺伝子パネル検査の特徴や、結果に基づいて治療方針を検討する「エキスパートパネル」の在り方についてなどが詳しく述べられています。最新版は各学会のホームページからPDF*1で入手可能です。
*1:https://www.jsmo.or.jp/about/doc/20200310.pdf
検体作製および保管に関する規定
遺伝子パネル検査に用いる腫瘍組織検体は一般的にはホルマリン固定パラフィン包埋(formalin-fixed, paraffin-embedded; FFPE)検体です。従来の遺伝子検査と比べて、遺伝子パネル検査ではFFPE検体の品質が検査結果に影響するため(作製後3年以内の検体の使用が望ましいなど)、適切な方法で検体作製および保管することが求められます。日本病理学会から発行された「ゲノム診療用病理組織検体取扱い規程*2」では、FFPE検体の適切な取り扱い方法について示されています。
*2:http://pathology.or.jp/genome_med/pdf/textbook.pdf
(角南久仁子)
動画での解説
がんゲノムネットは、日本臨床腫瘍学会・日本癌治療学会・日本癌学会で運営しています。
